Drainage après une chirurgie cardiaque et thoracique
Amélioration du succès du traitement et amélioration des soins – prouvées par des études cliniques
Amélioration du succès du traitement et amélioration des soins – prouvées par des études cliniques
Les systèmes numériques de drainage thoracique offrent des avantages tangibles aux patients et au personnel soignant, ainsi qu’aux résultats financiers de l’établissement de santé : ils réduisent la durée d’implantation du drain thoracique et la durée d’hospitalisation tout en renforçant la sécurité du patient et du personnel médical.
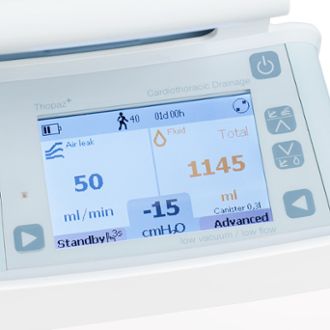
Thopaz+ de Medela est spécifiquement conçu pour régler la pression négative optimale lors du drainage thoracique postopératoire et pour surveiller de manière objective et fiable l’état du patient. Thopaz est le système numérique utilisé dans de nombreuses études comparatives après une chirurgie pulmonaire, ce qui a entraîné une expérience patient plus positive, une fuite parenchymateuse plus courte, une durée de drainage et une hospitalisation plus courtes.1

Dispense un drainage continu dans des environnements de soins, y compris ceux qui n’ont pas accès au vide central. Il peut donc être utilisé dans les services temporaires de soins aux patients atteints de la COVID-19 ou chez les patients non atteints qui sont éloignés de ces services dédiés à la COVID-19.

La batterie dotée d'une grande autonomie permet aux patients de se déplacer de manière autonome et d’être transportés facilement tout en continuant le drainage.
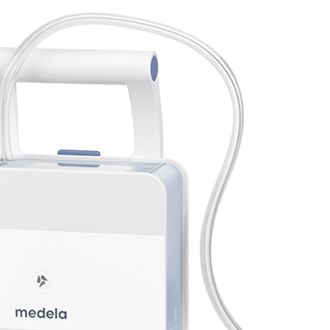
Le guide intégré favorise le dépannage sur site pour une plus grande facilité d'utilisation.



Thopaz+ de Medela porte le traitement par drainage thoracique à un nouveau niveau de soins. Contrairement aux systèmes analogiques, Thopaz+ régule de manière fiable la pression négative au niveau de la cage thoracique du patient et surveille numériquement (et silencieusement) les principaux indicateurs de traitement. Des études cliniques ont démontré que le traitement par drainage thoracique de Medela améliore le succès du traitement et optimise les soins.
Qu’il s’agisse d’interventions ouvertes ou mini-invasives, le système de drainage thoracique Thopaz+ de Medela rétablit la pression négative naturelle dans la plevre après une intervention chirurgicale et permet un traitement efficace et sûr à forte valeur ajoutée pour les patients, les chirurgiens, les médecins de service et le personnel soignant.
Il a été démontré que le système de drainage thoracique mobile Thopaz+ améliore le processus de guérison, la sécurité et la mobilité des patients présentant un drainage pleural, un drainage médiastinal ou un drainage péricardique, et facilite le quotidien des professionnels de santé.
En tant que membre d’une entreprise familiale suisse, Medela Healthcare possède une longue expérience dans la fabrication de produits de technologie médicale de pointe dans le domaine de la technologie d’aspiration médicale. Medela vous propose une série d’études et de connaissances scientifiques sur le drainage thoracique réalisées par des médecins.
1 National Institute for Health Excellence (Royaume-Uni). Système numérique portable Thopaz+ pour la gestion des drains thoraciques. Medical technologies guidance [MTG37] ; Internet : https://www.nice.org.uk/guidance/MTG37 (consulté le 26/05/2020).
2 Pompili C, Brunelli A, Saladei M, et al. Impact of the learning curve in the use of a novel electronic chest drainage system after pulmonary lobectomy: a case-matched analysis on the duration of chest tube usage. Interact Cardiovasc Thorac Surg 2011;13(5):490-3.
3 Jablonski S, Brocki M, Wawrzycki M, et al. Efficacy assessment of the drainage with permanent airflow measurement in the treatment of pneumothorax with air leak. Thorac Cardiovasc Surg 2014;62(6):509–15.
4 Mier JM, Molins L, Fibla JJ. The benefits of digital air leak assessment after pulmonary resection: prospective and comparative study. Cir Esp 2010;87(6):385–9.
5 Varela G, Jiménez MF, Novoa NM, et al. Postoperative chest tube management: measuring air leak using an electronic device decreases variability in the clinical practice. Eur J Cardiothorac Surg 2009;35(1):28-31